Consulte por área anatómica
Osteoartrose da Anca
Bacia, anca e coza
O que é?
A osteoartrose da anca é uma doença degenerativa da articulação da anca que causa perda progressiva da cartilagem articular da cabeça femoral e do acetábulo.
O diagnóstico pode ser feito com radiografias simples da anca.
O tratamento inclui observação, AINEs e corticosteroides para pacientes com sintomas mínimos.
A artroplastia da anca está indicada para sintomas progressivos em casos de doença degenerativa grave.
Epidemiologia
Incidência
-
-
Osteoartrose da anca (sintomática)
-
88 por 100.000 por ano
-
-
Osteoartrose do joelho (sintomática)
-
240 por 100.000 por ano
-
-
Fatores de risco
Modificáveis
-
Trauma articular
-
Fraqueza muscular
-
Esforço físico intenso no trabalho
-
Atividades desportivas de alto impacto
Não modificáveis
-
Género
-
Mulheres > Homens
-
-
Idade avançada
-
Genética
-
Deformidades do desenvolvimento ou adquiridas
-
Displasia da anca
-
Epifisiólise femoral proximal
-
Doença de Legg-Calvé-Perthes
-
Cartilagem articular
-
Aumento do conteúdo de água
-
Alterações nos proteoglicanos
Redução eventual da quantidade de proteoglicanos -
Anomalias do colagénio
Perda da organização e orientação
Ligação dos proteoglicanos ao ácido hialurónico
Sinóvia e cápsula
-
-
Fase inicial da osteoartrose
Alterações inflamatórias ligeiras na sinóvia -
Fase intermédia da osteoartrose
Alterações inflamatórias moderadas na sinóvia
A sinóvia torna-se hipervascular -
Fases tardias da osteoartrose
A sinóvia torna-se progressivamente espessa e vascularizada
Osso
– O osso subcondral tenta remodelar-se
– Formação de lesões líticas com margens esclerosadas (diferente dos quistos ósseos na artrite reumatoide)
– Formação de quistos ósseos nas fases mais avançadas
-
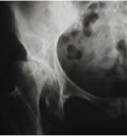
Classificação
Classificação de Tönnis
| Grau | Descrição |
|---|---|
| Grau 0 | Radiografias normais |
| Grau 1 | Esclerose da cabeça femoral e acetábulo Ligeira redução do espaço articular Discreta formação de osteófitos nas margens da articulação |
| Grau 2 | Pequenos quistos na cabeça femoral/acetábulo Redução moderada do espaço articular Perda moderada da esfericidade da cabeça femoral |
| Grau 3 | Quistos grandes na cabeça femoral/acetábulo Obstrução completa ou estreitamento acentuado do espaço articular Deformidade grave da cabeça femoral (diferencial com necrose avascular – NAV) |
Grau 0
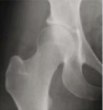
Grau 1
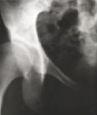
Grau 2
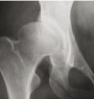
Grau 3
Apresentação
História
- Identificar idade, nível de atividade funcional, padrão de envolvimento artrítico, estado geral de saúde e duração dos sintomas
Sintomas
-
Dor na anca limitante da função – Efeito nas distâncias percorridas a pé
-
Dor noturna ou em repouso
-
Rigidez da anca
-
Sintomas mecânicos – Instabilidade, bloqueio, sensação de ressalto
Exame físico
Inspeção
-
-
Hábito corporal
-
Marcha
-
Desigualdade no comprimento dos membros
-
Pele (ex: cicatrizes)
-
Amplitude de movimento
-
Ausência de extensão completa (>5° de contratura em flexão)
-
Flexão incompleta (flexão < 90–100°)
-
Rotação interna limitada
Exame neurovascular
-
Teste da perna esticada negativo
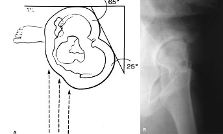
Imagiologia
Radiografias
Vistas recomendadas
-
Bacia AP em carga
-
Anca AP + lateral
Vistas opcionais
-
Vista de perfil falso (ex: displasia da anca)
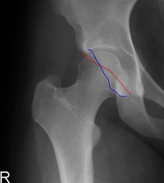
Achados
Osteoartrose
-
Redução do espaço articular
-
Osteófitos
-
Esclerose subcondral
-
Quistos subcondrais
Oblíquidade pélvica
-
Pode ser secundária a deformidade da coluna
-
Pode causar discrepância do comprimento dos membros
Retroversão acetabular
-
Dificulta o posicionamento adequado do componente acetabular durante a cirurgia
Estudos
Histologia
-
-
Perda de condrócitos superficiais
-
Replicação e degradação da linha de demarcação (tidemark)
-
Fissuração
-
Destruição da cartilagem com eburnação do osso subcondral
-
Tratamento
Não operatório
AINEs e/ou tramadol
-
Indicações
-
Tratamento de primeira linha para todos os pacientes com artrite sintomática
-
-
Técnica
-
A escolha do AINE deve basear-se na preferência do médico, aceitabilidade pelo paciente e custo
-
Bengala
-
Diminui a força de reação articular no quadril afetado quando usada no membro superior contralateral
Perda de peso, modificação da atividade e programa de exercício/fisioterapia
-
Indicações
-
Tratamento de primeira linha para todos os pacientes com artrite sintomática
-
IMC > 25
-
-
Técnica
-
Exercícios voltados para o aumento da flexibilidade e capacidade aeróbica
-
Injeções intra-articulares de corticosteroides
-
Indicações
-
Podem ser terapêuticas e/ou diagnósticas da osteoartrite do quadril
-
Uso para alívio da dor a curto prazo fortemente apoiado pela diretriz da AAOS de 2013
-
Tratamentos controversos
-
Acupuntura
-
Injeções articulares viscoelásticas
-
Glucosamina e condroitina
Operatório
Desbridamento artroscópico
-
-
Indicações
-
Controverso
-
Lesões degenerativas do lábio acetabular
-
-
Contraindicações
-
Não recomendado para artrose radiográfica grau 2 de Tönnis
-
Alta taxa de conversão para artroplastia
-
-
Osteotomia periacetabular +/- osteotomia femoral
-
Indicações
-
Displasia sintomática em adolescente ou adulto jovem com quadril concêntrico reduzido e artrite leve a moderada
-
-
Resultados
-
Resultados mistos
-
A literatura sugere que pode atrasar a necessidade de artroplastia
-
Ressecção da cabeça femoral
-
Indicações
-
Lesões patológicas do quadril
-
Subluxação dolorosa da cabeça femoral
-
Recapeamento do quadril
-
Indicações
-
Pacientes jovens, ativos, do sexo masculino com osteoartrite do quadril
-
Preocupações crescentes com eventos adversos metal-metal, procedimento em declínio
-
Artroplastia total do quadril (ATQ)
- Indicações
- Artrite avançada, sintomática ou severa
- Tratamento preferencial para pacientes mais velhos (>50 anos) e com alterações estruturais avançadas
- Recomenda-se aguardar pelo menos 3 meses após injeção intra-articular ipsilateral para reduzir o risco de infecção da prótese


